|
Dr José C Moreno Giménez. Jefe del Servicio de Dermatología. Hospital Universitario Reina Sofía. Catedrático de Dermatología. Universidad de Córdoba. Actualización septiembre de 2011
CARCINOMA BASOCELULAR
CARCINOMA BASOCELULAR (CBC)
Es el más frecuente de los carcinomas cutáneos. Se caracteriza por:
· Tener su origen en las células madre epidérmicas de la capa basal del epitelio o del promontorio del pelo
· Predominar, aunque no de forma exclusiva, en áreas fotoexpuestas
· Tener un crecimiento invasivo de las estructuras vecinas por lo que puede producir importantes mutilaciones y, rara vez, llevar a la muerte por afectación de áreas vitales. Sin embargo no suele producir metástasis hemáticas ni linfáticas
· Afectar primariamente a la piel y no afectar a las mucosas
Se trata de un tumor que aparece en etapas avanzadas de la vida, en pacientes de más de 60 años, predominantemente en zonas fotoexpuestas (cara) y en personas de piel clara que han realizado su actividad al aire libre.
Comienza como una lesión tumoral de pequeño tamaño que tiende a crecer de forma lenta pero progresiva presentando frecuentemente telangiectasias en su superficie, que pueden repartirse por toda la lesión o encontrarse preferentemente en la periferia del tumor. Con los años el CBC suele ulcerarse centralmente, con tendencia a una falsa cicatrización y puede alcanzar un gran tamaño. En muchas ocasiones las lesiones presentan focos pigmentados y más raramente presentan una pigmentación difusa que puede confundirlo con una lesión melánica. Es característico el aspecto “perlado” que le confiere el ser una tumoración traslúcida, con un brillo característico.
Formas clínicas
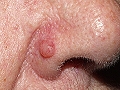
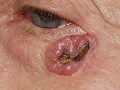
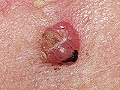
1. CBC nodular. Corresponde a la descripción anterior. Suele estar constituido por un tumor único de aspecto traslúcido, perlado y brillante, que recuerda a un quiste, con telangiectasias.
|

|
|
|
|  atlas atlas DD DD tratamiento tratamiento vid vid | | | | | |
Carcinoma basocelular nodular. Lesión inicial en aleta nasal derecha. Evolución 7-8 meses
|
Carcinoma basocelular nodular. Lesión en surco nasogeniano derecho. Evolución 3 años
|
Carcinoma basocelular nodular en región cigomática izquierda. Evolución 5-6 años
|
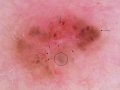
Carcinoma basocelular. Dermatoscopia.
|
Carcinoma basocelular nodular en la región retroauricular. Detalle
|
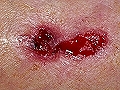
Al evolucionar puede desarrollar una úlcera en la superficie (ulcus rodens), con tendencia invasiva. No es raro que las lesiones ulcerosas se cierren, haciendo pensar al paciente que ha curado, lo que evidentemente no es cierto. En muy raras ocasiones, la ulceración progresa y destruye tejidos profundos (ulcus terebrans), pudiendo llegar a penetrar el cartílago y el hueso, y ser muy mutilante y destruir total o parcialmente orejas, nariz y huesos craneales. Incluso puede invadir las meninges tras la destrucción de los huesos del cráneo, ocasionando la muerte. Estas formas tan destructivas se producen por negligencia del paciente o por tratamientos inadecuados. Incluso en estos casos tan extensos con gran destrucción local apenas se observa tendencia a las metástasis.

|
|

|

|

| | | | | | |
Carcinoma basocelular nodular. "Ulcus rodens". Evolución 3 años
|
Carcinoma basocelular nodular tipo "ulcus rodens". Evolución 4 años
|
Carcinoma basocelular nodular. "Ulcus rodens". Evolución 2 años
|
Carcinoma basocelular nodular tipo "ulcus rodens". 3-4 años de evolución
|
Carcinoma basocelular tipo "terebrante". Evolución 12 años. 5 intervenciones previas
|
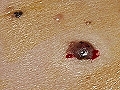
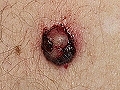
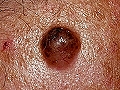
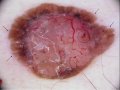
2. CBC pigmentado, que es debida a la presencia de un gran número de melanocitos en el tejido tumoral. Esta forma clínica se observa más frecuentemente en sujetos morenos o en razas más pigmentadas. Puede confundirse con un melanoma.

|
|
|
|
|  atlas atlas DD DD | | | | | |
Carcinoma basocelular pigmentado en región supraclavicular
|
Carcinoma basocelular pigmentado en tronco
|
Carcinoma basocelular pigmentado en tronco
|
Carcinoma basocelular pigmentado
|
Carcinoma basocelular pigmentado. Dermatoscopia.
|
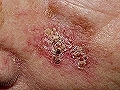
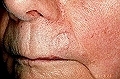
3. CBC cicatricial o morfeiforme, con aspecto de cicatriz en crecimiento o de una placa de morfea. Son tumores muy peligrosos por su aspecto de benignidad y no suelen ser motivo de consulta lo que facilita su progresión silente. La lesión es brillante y de color marfileño y es dura al tacto. Los márgenes se desdibujan haciéndose casi imperceptibles aunque invadan la piel adyacente. Estas lesiones pueden presentarse en zonas comprometidas, como los párpados, o cerca de los orificios nasales, lo que complica el pronóstico, aumentado considerablemente el riesgo de recidiva de la lesión.
|

|
|
|
|  atlas atlas | | | | | |
Carcinoma basocelular esclerodermiforme en mejilla izquierda que parece una enfermedad de Bowen
|
Carcinoma basocelular esclerodermiforme en frente
|
Carcinoma basocelular esclerodermiforme en labio superior
| | |
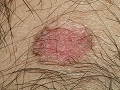
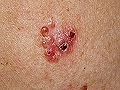
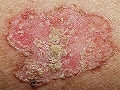
4. CBC superficial. También llamado “pagetoide” por su semejanza a este tumor. Se caracteriza por presentar un aspecto “eccematoso”, suele localizarse en zonas cubiertas y la orientación diagnóstica la da la falta de respuesta a tratamiento antinflamatorio.

|
|
|
|
|  atlas atlas vid vid | | | | | |
Carcinoma basocelular superficial
|
Carcinoma basocelular superficial
|
Carcinoma basocelular superficial. Lesión incipiente
|
Carcinoma basocelular superficial
| |
En cualquiera de estas formas es necesario buscar la presencia de “perlas” en los bordes lo que avalará el diagnóstico.
Factores carcinogénicos
El hecho de que los pacientes con CBC sean personas de piel, ojos y pelo claros y que además sean trabajadores al “aire libre” nos hace deducir que la radiación ultravioleta es la causa más frecuente en la producción del tumor. Sin embargo existen tumores en localizaciones no expuestas (pecho, espalda) en los que este factor no puede considerarse, por ello se han invocado otras causas desencadenantes como sustancias químicas (arsénico, breas), radiaciones (radiaciones ionizantes y las propias radiaciones ultravioletas tanto naturales como las artificiales), enfermedades genéticas (xeroderma pigmentosum, síndrome del carcinoma basocelular nevoide), o estados de inmunosupresión. De hecho, la aparición de CBC en pacientes transplantados sometidos a terapias inmunosupresoras, es mucho más frecuente que en la población no trasplantada.
Diagnóstico diferencial
Aunque para el experto supone poca problemática establecer el diagnóstico clínico, no cabe duda que existen situaciones que plantean problemas de diagnóstico diferencial.
El CBC nodular debe diferenciarse de los nevus intradérmicos, lesiones de consistencia semidura, del color de la piel, de curso es estable durante años, que derivan de la maduración de un nevus juntural, aunque no suelen presentar telangiectasias tan evidentes ni un aspecto “perlado” y brillante. Los fibrohistiocitomas son tumores fusocelular benignos compuestos por una mezcla de células fibroblasto-like, histiocitos y vasos, junto con fibras de colágena dispuestas en espiral que aparecen fundamentalmente en las piernas de mujeres. Pueden presentar pigmentación pero se caracterizan por su evolución estable y gran dureza.
El CBC superficial, pagetoide, debe diferenciarse de lesiones inflamatorias, eccematosas o incluso infecciosas (tiñas), pero la falta de respuesta a tratamientos conservadores debe orientar el diagnóstico. También debe diferenciarse de la enfermedad de Bowen y del Paget extramamario lo que se hace mediante histología.
Las formas pigmentarias plantean problemas diagnósticos con la queratosis seborreica y el melanoma. Las primeras son lesiones por lo general múltiples, muy frecuentes en etapas seniles, de color que oscila entre el marrón y el negro con una superficie verrucosa, con tapones córneos y fisuras, y un tacto rasposo y untuoso. El melanoma suele presentar policromía, bordes irregulares y asimetría, predomina más en el tronco y las extremidades y suele crecer más rápidamente.
Hoy día disponemos, además de la clínica, de dos técnicas diagnósticas de gran eficacia: la dermatoscopia y la histología.
Tratamiento del carcinoma basocelular
Ante un paciente con CBC el tratamiento de elección es la cirugía. Siempre que la lesión lo permita, debe hacerse una extirpación radical, con 0.3-0.5 de margen de seguridad. La obtención quirúrgica de la totalidad del tumor permite que el examen histopatológico, además de corroborar el diagnóstico, determine si la lesión ha sido extirpada por completo.
En los carcinomas recidivantes, en especial si se localizan en los pliegues de cierre embrionario (canto interno del ojo, pliegue nasogeniano, región preauricular), el tratamiento de elección es la cirugía de Mosh. Consiste en realizar extirpaciones seriadas en las que se va comprobando, histológicamente, si los bordes están afectados, ampliándose en cada sesión la exéresis en las áreas donde quedan restos de tumor. Con esta técnica se consigue una extirpación completa con el máximo ahorro de tejido. La tasa de curación con esta técnica se acerca al 100%.
En caso de lesiones superficiales o en aquellos pacientes en los que la cirugía no se considere indicada podemos realizar crioterapia. También puede recurrirse en lesiones incipientes de pequeño tamaño a la electrocoagulación y curetaje.
Los carcinomas basocelulares poco infiltrantes y no pigmentados pueden ser tratados con terapia fotodinámica.
Otra buena alternativa es la crema de Imiquimod, útil en el tratamiento de los CBC superficiales cuando la cirugía no se considera indicada.
La radioterapia se reserva para aquellos tumores que asientan en zonas difíciles o en las que la cirugía deja indefectiblemente cicatrices o retracciones considerables.
En todos los casos debe preconizarse un cuidadoso seguimiento de estos pacientes, con la finalidad de detectar precozmente las recidivas. Nosotros recomendamos un control de la cicatriz operatoria a los 6, los 12 y a los 24 meses. El control debe ser más estrecho en aquellos casos en los cuales se haya usado un método terapéutico que no permita la certeza histológica de la total destrucción de la lesión o bien en caso de que el informe anatomopatológico nos advierta de la posibilidad de afectación de los márgenes quirúrgicos.
En todos los casos se deberá aconsejar extrema precaución respecto a la exposición solar, así como el uso habitual de filtros solares de alta protección.
|