|
Dr Javier Sánchez Pérez. Médico Adjunto. Servicio de Dermatología. Hospital Universitario de la Princesa. Profesor asociado de Dermatología. Universidad Autónoma de Madrid. Actualización septiembre de 2011
NEURODERMITIS
La neurodermitis circunscrita ó liquen simple crónico es un término clínico que se refiere a una liquenificación o engrosamiento epidérmico circunscrito, debido al rascado, con exageración de los pliegues fisiológicos cutáneos. Este término se reserva para aquellas situaciones en la que no existe ninguna dermatosis subyacente que condicione el círculo vicioso de prurito-rascado-liquenificación.
La etiopatogenia de la neurodermitis consiste en una hiperplasia reactiva de la epidermis secundaria al estimulo mecánico del rascado, lo que puede ocurrir en la mayoría de las personas. La liquenificación es más frecuente en la raza oriental, aunque también puede ocurrir como manifestación de la atopia y, en sujetos predispuestos, el estrés emocional puede originar prurito que condiciona el rascado y, con él, la aparición de las lesiones cutáneas.
La edad de máxima incidencia es entre los 30-50 años, aunque puede aparecer en cualquier periodo, siendo más frecuente en mujeres que en varones. El prurito es el síntoma más destacado en todas las formas de liquenificación, siendo inicialmente escasas las lesiones cutáneas. El prurito puede desencadenarse en paroxismos de gran intensidad, suele ser más intenso por la noche, con el calor de la cama, o en periodos de descanso durante el día, justo en el momento de sentarse en el sofá. Algunos pacientes explican que prolongan el rascado hasta que la sensación de prurito cambia por la de dolor. Entonces durante unas horas sobreviene un periodo refractario, hasta que el prurito vuelve a aparecer.
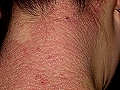
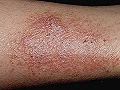
Inicialmente aparece una o varias placas eritematoedematosas, de tamaño variable que oscila entre el de una moneda y el de la palma de la mano, con acentuación de los pliegues de la superficie de la piel. Ya desde el inicio suele apreciarse alguna excoriación por rascado y más adelante, al cabo de unos días, aparece la descamación y el engrosamiento cutáneo. Afecta sobre todo a pacientes sometidos a una situación de estrés personal, familiar, laboral o social muy intenso, que prolongan el rascado de una misma zona corporal de forma compulsiva. Puede aparecer en cualquier localización, pero los lugares de elección son las zonas más accesibles al rascado como la nuca, la cara lateral del cuello, el borde cubital del antebrazo, la región anterointerna de los muslos, las piernas y los maleolos. En estadios avanzados se forman placas hiperqueratósicas en ocasiones indistinguibles de la psoriasis. En el pubis, el escroto y la vulva las placas inicialmente se presentan con leve eritema y descamación, aunque pronto aparecen las excoriaciones y la liquenificación. El aspecto final de las lesiones de neurodermitis es idéntico al de otros eczemas crónicos muy pruriginosos como la dermatitis atópica. Esto explica porque algunos textos, en especial alemanes, denominan aún a la dermatitis atópica “neurodermitis generalizada”.

|

|

|
|
|  atlas atlas DD DD tratamiento tratamiento | | | | | |
Neurodermitis de la nuca
|
Neurodermitis del brazo
|
Neurodermitis pretibial
|
Neurodermitis de la nuca
|
Neurodermitis pretibial
|
La biopsia de la lesión de liquen simple crónico varía con la localización y la duración de las lesiones. Se observa una hiperplasia de todos los componentes de la epidermis, con hiperqueratosis, hipergranulosis y acantosis, lo que le confiere un aspecto clínico de sequedad y descamación y de piel engrosada, y el tacto áspero a las lesiones. En la dermis se observa un infiltrado inflamatorio crónico y, en lesiones de larga evolución, en la parte superior de la misma se evidencia una fibrosis y verticalización de las fibras de colágeno. Con técnicas de tinción plata, se observa proliferación de células de Schwann en la dermis.
El diagnóstico diferencial de la liquenificación se debe realizar con el liquen plano en placa, el liquen amiloide y la psoriasis. En ocasiones es preciso realizar una biopsia cutánea para poder obtener una correlación clínico-patológica que facilite el diagnóstico.
El tratamiento se basará igualmente en el uso de corticoides tópicos de potencia elevada, incluso bajo cura oclusiva con un film de plástico, a ser posible durante períodos no superiores a los 15 días. Si el tratamiento oclusivo debe mantenerse más allá de este plazo, es preferible realizarlo de forma intermitente, con el fin de reducir el riesgo de atrofia cutánea inducida por corticoides. Para reducir la ansiedad asociada podemos administrar concomitantemente antihistamínicos sedantes por la noche hasta conseguir la mejoría. En casos seleccionados puede estar indicado el uso de corticoides orales a dosis bajas durante algunas semanas para reducir la inflamación y el prurito. Si es posible, debe indagarse acerca de las causas que han desencadenado el problema. Algunos pacientes precisan del apoyo psicológico de un experto para reducir la ansiedad y la tensión emocional.
|